Tento materiál je určen lidem bez lékařského vzdělání, kteří se chtějí o osteochondróze dozvědět více, než se píše v populárních publikacích a na webových stránkách soukromých klinik. Pacienti se ptají lékařů různých specializací na otázky, které charakterizují naprosté nepochopení tématu osteochondrózy. Příklady takových otázek zahrnují: "Proč mě bolí osteochondróza?", "Byla objevena vrozená osteochondróza, co mám dělat?" Možná lze apoteózu takové negramotnosti považovat za docela běžnou otázku: "Pane doktore, mám počáteční známky chondrózy, jak je to děsivé?" Tento článek má za úkol strukturovat materiál o osteochondróze, jejích příčinách, projevech, metodách diagnostiky, léčby a prevence a odpovědět na nejčastější otázky. Vzhledem k tomu, že jsme všichni bez výjimky pacienti s osteochondrózou, bude tento článek užitečný pro každého.
Jak je strukturována meziobratlová ploténka?
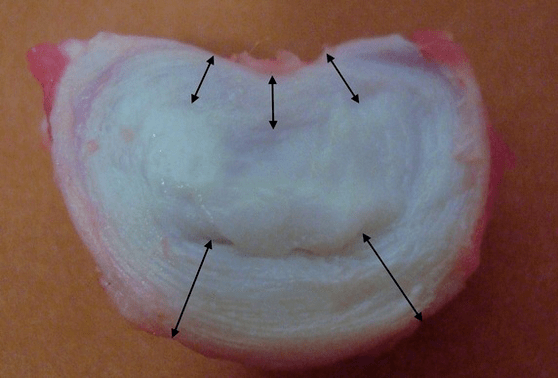
Každá meziobratlová ploténka se skládá ze dvou různých částí:
- vnější vláknitý prstenec, sestávající z hustých vláken pokrývajících disk zvenčí po obvodu;
- vnitřní elastickou složkou je nucleus pulposus.
Vlákna anulus fibrosus jsou velmi hustá a elastická. V průběhu let se elasticita ztrácí a ve věku 60 let vazivový prstenec ztuhne. Mezi povrchem každého nadložního a spodního obratle a samotnou ploténkou jsou takzvané koncové ploténky, tj. hraniční zóny mezi obratlem a ploténkou. Díky těmto koncovým ploténkám rostou obratle do výšky a jejich prostřednictvím je difuzně vyživováno nucleus pulposus a tkáně meziobratlové ploténky, protože chrupavka ploténky není zásobena krví ani inervována.
Zdravé meziobratlové ploténky u mladého člověka jsou schopny vysoké rychlosti metabolismu. Pokud zavedete kontrast do normálního disku, po 20 minutách z něj zmizí.
Studie ukázaly, že u dospělého je výška každé meziobratlové ploténky přibližně:
- 25 % výšky sousedních obratlů v krční oblasti;
- 20 % v hrudníku;
- 33 % v bederní oblasti.
To znamená, že v bederní oblasti je tloušťka kotoučů největší v důsledku největšího zatížení. Laboratorní studie prokázaly, že jediná zdravá ploténka u mladého člověka vydrží statické tlakové zatížení až 2,5 tuny. Ve věku 70 let se tento údaj snižuje na 110 kg! To znamená, že „starý a vyschlý kotouč“ si 22krát hůře poradí s přenášením zátěže do stran a udržováním zvýšeného tlaku v prstenci.
Proč se to stalo? Postupem času se vazivový prstenec postupně opotřebovává. Už se nemůže natáhnout, ale pouze vyčnívá ven, za disk, nebo se zlomí. Jádro přestane přenášet a přeměňovat vertikální zatížení na radiální zatížení. S věkem se uvnitř plotének postupně hromadí stres a mění se jejich struktura. Pokud se všechny tyto procesy odebrané v samostatné ploténce přenesou do celé páteře, dostaneme na klinice stav nazývaný osteochondróza. Nyní můžeme začít definovat.
Co je osteochondróza?
Název nemoci je děsivý, když není jasný. Lékařská přípona „-oz“ znamená proliferaci nebo zvětšení nějaké tkáně: hyalinózu, fibrózu. Příkladem může být cirhóza jater, kdy pojivová tkáň roste a funkční tkáň, hepatocyty, ubývá na objemu. Může dojít k akumulaci patologického proteinu nebo amyloidu, který by normálně neměl být přítomen. Toto střádavé onemocnění se pak bude nazývat amyloidóza. Může dojít k výraznému zvětšení jater v důsledku tukové degenerace, která se nazývá tuková hepatóza.
Ukazuje se, že při intervertebrální osteochondróze se objem chrupavkové tkáně meziobratlových plotének zvětšuje, protože „chondros, χόνδρο“ přeložené z řečtiny do ruštiny znamená „chrupavka“? Ne, chondróza nebo přesněji osteochondróza není střádací nemoc. V tomto případě nedochází k žádnému skutečnému růstu chrupavkové tkáně; mluvíme pouze o změně konfigurace meziobratlových chrupavčitých plotének pod vlivem mnohaleté fyzické aktivity a výše jsme zkoumali, co se děje u každé jednotlivé ploténky. Termín „osteochondróza“ zavedl do klinické literatury A. Hilderbrandt v roce 1933.
Osteochondróza se týká dystroficko-degenerativních procesů a je součástí normálního, normálního stárnutí meziobratlových plotének. Nikoho z nás nepřekvapí, že tvář dvacetileté dívky se bude v 70 letech mírně lišit od její tváře, ale z nějakého důvodu všichni věří, že páteř, její meziobratlové ploténky, neprocházejí stejně výraznými přechodnými změnami. Dystrofie je porucha výživy a degenerace je porušení struktury meziobratlových plotének, které následuje po dlouhém období dystrofie.
Příčiny osteochondrózy a jejích komplikací
Za hlavní příčinu nekomplikované, fyziologické osteochondrózy lze považovat způsob, jakým se člověk pohybuje: vzpřímená chůze. Člověk je jediný druh na Zemi, který mezi všemi savci chodí po dvou nohách, a to je jediný způsob pohybu. Osteochondróza se stala metlou lidstva, ale my jsme si uvolnili ruce a vytvořili civilizaci. Díky vzpřímené chůzi (a osteochondróze) jsme nejen vytvořili kolo, abecedu a zvládli oheň, ale můžete sedět doma v teple a číst tento článek na obrazovce počítače.
Nejbližší příbuzní člověka, vyšší primáti - šimpanzi a gorily, se někdy zvedají na dvou nohách, ale tento způsob pohybu je pro ně pomocný a nejčastěji se stále pohybují po čtyřech. Aby osteochondróza zmizela, stejně jako intenzivní stárnutí meziobratlových plotének, člověk musí změnit způsob pohybu a odstranit konstantní vertikální zatížení páteře. Delfíni, kosatky a velryby nemají osteochondrózu a psi, krávy a tygři ji nemají. Jejich páteř nepřebírá dlouhodobé statické a nárazové vertikální zatížení, protože je ve vodorovném stavu. Pokud se lidstvo vydá na moře a přirozeným způsobem dopravy je potápění, pak bude osteochondróza poražena.
Vzpřímené držení těla nutilo lidský muskuloskeletální systém se vyvíjet ve směru ochrany lebky a mozku před nárazovým zatížením. Ale ploténky – elastické vycpávky mezi obratli – nejsou jediným způsobem ochrany. Člověk má pružnou klenbu chodidla, chrupavku kolenních kloubů, fyziologické zakřivení páteře: dvě lordózy a dvě kyfózy. To vše vám umožňuje „nesetřást“ mozek ani při běhu.
Rizikové faktory
Ale lékaři se zajímají o ty rizikové faktory, které lze upravit a vyhnout se komplikacím osteochondrózy, které způsobují bolest, nepohodlí, omezenou pohyblivost a sníženou kvalitu života. Podívejme se na tyto rizikové faktory, které lékaři tak často ignorují, zejména v soukromých lékařských centrech. Je totiž mnohem výnosnější neustále člověka léčit, než poukazovat na příčinu potíží, řešit ji a ztratit pacienta. Tady jsou:
- přítomnost podélných a příčných plochých nohou. Ploché nohy způsobí, že klenba nohy přestane pružit a náraz se přenese nahoru na páteř, aniž by změknul. Meziobratlové ploténky zažívají značný stres a rychle se zhroutí;
- nadváha a obezita – nepotřebuje komentář;
- nesprávné zvedání a nošení těžkých předmětů, s nerovnoměrným tlakem na meziobratlové ploténky. Pokud například zvednete a nesete pytel brambor na jednom rameni, pak intenzivní zatížení dopadne na jeden okraj disků a může být nadměrné;
- fyzická nečinnost a sedavý způsob života. Výše bylo řečeno, že při sezení dochází k maximálnímu tlaku na ploténky, protože člověk nikdy nesedí rovně, ale vždy se „mírně“ prohne;
- chronická zranění, uklouznutí na ledu, intenzivní vzpírání, kontaktní bojová umění, těžké klobouky, údery hlavou o nízké stropy, těžké oblečení, nošení těžkých tašek v rukou.
Celkové příznaky
Příznaky, které budou popsány níže, existují mimo lokalizaci. Toto jsou běžné příznaky a mohou se vyskytovat kdekoli. Jde o bolesti, poruchy hybnosti a poruchy čití. Existují také vegetativně-trofické poruchy nebo specifické příznaky, například poruchy močení, ale mnohem méně často. Pojďme se na tato znamení podívat blíže.
Bolest: sval a kořen
Bolest může být dvou typů: radikulární a svalová. Radikulární bolest je v této úrovni spojena s kompresí, případně stlačením výčnělku či herniací meziobratlové ploténky odpovídajícího kořene. Každý nervový kořen se skládá ze dvou částí: senzitivní a motorické.
V závislosti na tom, kam přesně je kýla nasměrována a jaká část kořene byla stlačena, mohou existovat buď senzorické nebo motorické poruchy. Někdy se obě poruchy vyskytují najednou, vyjádřené v různé míře. Ke smyslovým poruchám patří také bolest, protože bolest je zvláštní, specifický pocit.
Radikulární bolest: kompresní radikulopatie
Radikulární bolest je mnohým známá; nazývá se to „neuralgie“. Oteklý nervový kořen prudce reaguje na jakýkoli výboj a bolest je velmi ostrá, podobná elektrickému výboji. Střílí buď do paže (z krku) nebo do nohy (z dolní části zad). Takový ostrý, bolestivý impuls se nazývá lumbago: v dolní části zad je to lumbago, v krku je to cervicago, vzácnější termín. Taková radikulární bolest vyžaduje nucenou, analgetickou nebo antalgickou pozici. Radikulární bolest se okamžitě objeví při kašli, kýchání, pláči, smíchu nebo namáhání. Jakýkoli šok do oteklého nervového kořene způsobuje zvýšenou bolest.
Bolest svalů: myofasciálně-tonická
Ale intervertebrální kýla nebo defekt ploténky nemusí stlačit nervový kořen, ale při pohybu poranit blízké vazy, fascie a hluboké zádové svaly. V tomto případě bude bolest sekundární, bolestivá, trvalá, objeví se ztuhlost v zádech a taková bolest se nazývá myofasciální. Zdrojem této bolesti již nebude nervová tkáň, ale svaly. Sval může reagovat na jakýkoli podnět pouze jedním způsobem: kontrakcí. A pokud se stimul prodlouží, svalová kontrakce se změní v neustálou křeč, která bude velmi bolestivá.
Charakteristickým příznakem takové sekundární, myofasciální bolesti bude zvýšená ztuhlost šíje, dolní části zad nebo hrudní páteře, výskyt hustých bolestivých svalových hrbolů - „válečků“ vedle páteře, to znamená paravertebrálních. U takových pacientů se bolesti zad zesilují po několika hodinách „kancelářské“ práce s delší nehybností, kdy svaly prakticky nemohou pracovat a jsou ve stavu křeče.
Smyslové poruchy
Pokud výběžek nebo kýla nebo křečovitý sval tlačí na citlivou část nervového kořene, dochází k různým poruchám čití. Mohou být doprovázeny bolestí, nebo se mohou vyskytovat samostatně, poté, co bolest již pominula. Existují i zcela bezbolestné formy smyslových poruch, ale zřídka.
Mnoho lidí zná necitlivost konečků prstů na rukou a nohou (hypostezie nebo úplná anestezie), snížená citlivost kůže ve formě dlouhých pruhů, radikulárního typu. Někdy se objeví parestézie nebo formace, pocit „lezoucí husí kůže“. Nejčastěji se poruchy citlivosti vyskytují na chodidlech a konečcích prstů na rukou a nohou. Smyslové poruchy jsou docela nepříjemné, ale smyslové poruchy nezpůsobí invaliditu člověka, ale motorické poruchy k tomu mohou vést.
Motorické poruchy na periferii
Pokud je postižen motorický neuron nebo axony, které jsou součástí motorické části nervu, dochází buď k oslabení svalu, nebo k jeho úplné nehybnosti. Ve druhém případě mluvíme o úplné paralýze a v prvním případě - o paréze. Paréza je částečná paralýza, kdy sval nepracuje v plné síle.
Nejčastěji se takové poruchy objevují v nohách, s výčnělky a kýly bederní páteře. Tam leží motorické struktury, které inervují svaly bérce a chodidla. Proto s pokročilou komplikovanou bederní osteochondrózou může noha plácnout. Otočí se dovnitř, člověk je nucen zvednout nohu vysoko, aby mohl vykročit výpraskem, tomu se říká step, „kohoutí chůze“.
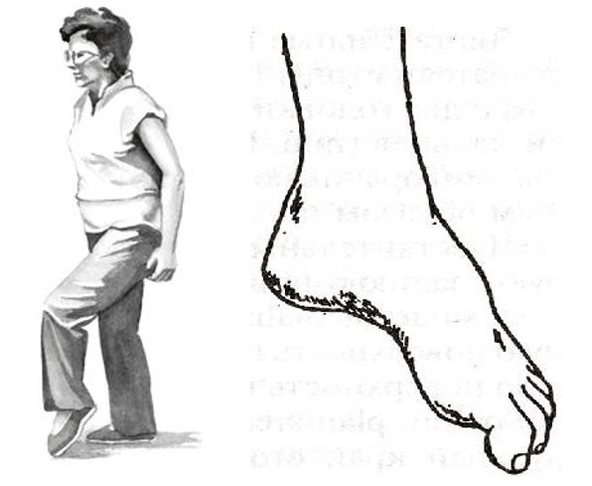
Ale celé nebezpečí pohybových poruch spočívá v tom, že mohou být izolované a neprovázené bolestí. A pokud člověk „nemá bolesti“, pak se nemusí dostat k lékaři včas. Proto je tak důležité, aby pacienti s progresivními výběžky a kýlami, například v bederní oblasti, pravidelně chodili po špičkách a patách a sledovali práci svých svalů.
Místní příznaky: hlavní příznaky
Podívejme se nyní na specifické symptomy a syndromy charakteristické pro cervikální, hrudní a bederní osteochondrózu. Pojďme odshora dolů, od krční oblasti dolů, přes hrudní oblast, až po lumbosakrální oblast.
Diagnóza osteochondrózy
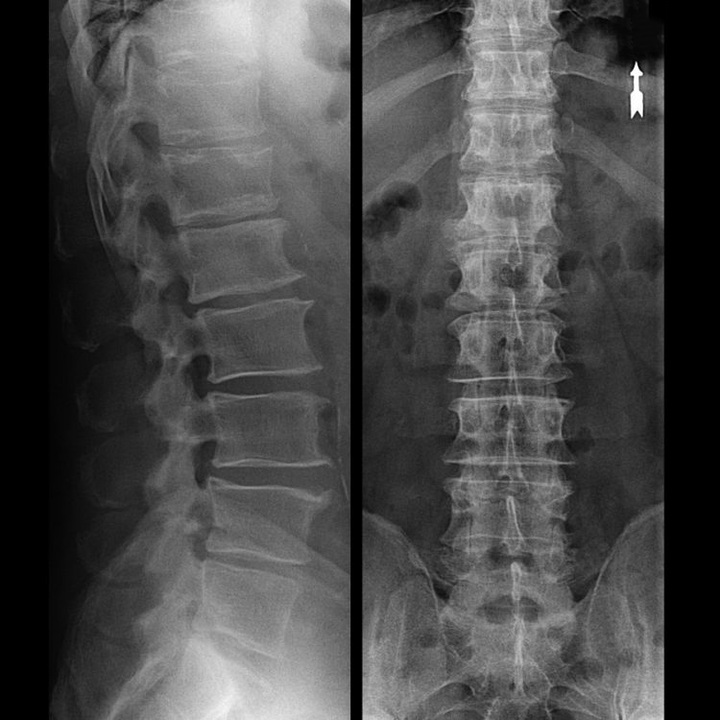
V typických případech dochází k osteochondróze krční a krční-hrudní páteře, jak je popsáno výše. Hlavním stadiem diagnostiky proto byla a zůstává identifikace pacientových obtíží, stanovení přítomnosti souběžného svalového spasmu pomocí jednoduché palpace svalů podél páteře. Je možné potvrdit diagnózu osteochondrózy pomocí rentgenového vyšetření?
„Rentgen“ krční páteře, a to ani s funkčními testy na flexi a extenzi, chrupavku neukáže, protože jejich tkáň přenáší rentgenové záření. Navzdory tomu lze na základě umístění obratlů vyvodit obecné závěry o výšce meziobratlových plotének, celkovém narovnání fyziologického zakřivení krku - lordóze, jakož i o přítomnosti okrajových výrůstků na obratlích s dlouhodobým drážděním jejich povrchů křehkými a dehydratovanými meziobratlovými ploténkami. Funkční testy mohou potvrdit diagnózu nestability v krční páteři.
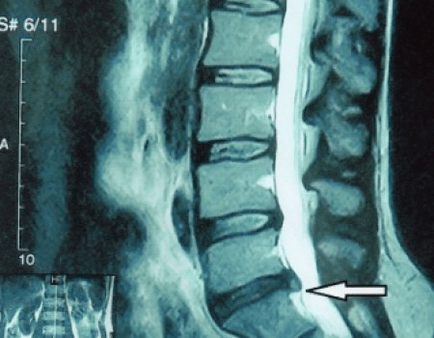
Protože samotné ploténky lze vidět pouze pomocí CT nebo MRI, je indikována magnetická rezonance a rentgenová počítačová tomografie k objasnění vnitřní struktury chrupavky a útvarů, jako jsou výčnělky a kýly. Pomocí těchto metod je tedy přesně stanovena diagnóza a výsledek tomografie je indikací, ba i aktuálním vodítkem pro chirurgickou léčbu kýly na neurochirurgickém oddělení.
Léčba komplikací osteochondrózy
Ještě jednou zopakujme, že je nemožné vyléčit osteochondrózu, jako je plánované stárnutí a dehydratace ploténky. Jednoduše si nemůžete nechat věci komplikovat:
- pokud existují příznaky zúžení výšky meziobratlových disků, musíte se správně pohybovat, nepřibírat na váze a vyhnout se výskytu výčnělků a bolesti svalů;
- pokud již výčnělek máte, musíte být opatrní, aby nedošlo k prasknutí vazivového prstence, to znamená, aby se výčnělek nepřeměnil na kýlu a aby se zabránilo vzniku výčnělků na několika úrovních;
- pokud máte kýlu, musíte ji dynamicky sledovat, provádět pravidelné MRI, vyhýbat se zvětšování její velikosti nebo provádět moderní minimálně invazivní chirurgickou léčbu, protože bez výjimky všechny konzervativní metody léčby exacerbace osteochondrózy ponechávají kýlu na místě a odstraňují pouze dočasné příznaky: zánět, bolest, střelbu a svalové křeče.
Ale při sebemenším porušení režimu, při zvedání těžkých břemen, podchlazení, zranění, přibírání na váze (v případě dolní části zad) se příznaky znovu a znovu vracejí. Popíšeme, jak se můžete vyrovnat s nepříjemnými pocity, bolestí a omezenou pohyblivostí v zádech na pozadí exacerbace osteochondrózy a existujícího výčnělku nebo kýly, sekundární k sociálně tonickému syndromu.
Co dělat během exacerbace?
Protože došlo k záchvatu akutní bolesti (například v dolní části zad), musíte v předlékařské fázi postupovat podle následujících pokynů:
- zcela odstranit fyzickou aktivitu;
- spát na tvrdém (ortopedická matrace nebo tvrdá pohovka), což eliminuje prohýbání zad;
- je vhodné nosit polotuhý korzet, aby se zabránilo náhlým pohybům a „zkreslení“;
- Na spodní část zad byste měli umístit masážní polštář s plastovými jehlovými aplikátory nebo použít aplikátor Lyapko. Musíte ji držet po dobu 30 - 40 minut, 2 - 3krát denně;
- poté lze do dolní části zad vtírat masti obsahující NSAID, masti s včelím nebo hadím jedem;
- po rozetření můžete druhý den spodní část zad zabalit do suchého tepla, například pásem ze psích chlupů.
Častou chybou je zahřátí první den. Může to být vyhřívací podložka, koupelové procedury. Současně se otok pouze zesílí a bolest spolu s ním. Zahřát se můžete až poté, co pomine „nejvyšší bod bolesti“. Poté teplo zvýší „vstřebávání“ otoku. To se obvykle děje za 2–3 dny.
Základem každé léčby je etiotropní terapie (odstranění příčiny) a patogenetická léčba (ovlivnění mechanismů onemocnění). Je doprovázena symptomatickou terapií. U vertebrogenní bolesti (způsobené problémy s páteří) jsou věci takto:
- Ke snížení otoků svalů a páteře je indikována dieta bez soli a omezení množství přijímaných tekutin. Můžete dokonce podat tabletu mírného diuretika šetřícího draslík;
- v akutní fázi bederní osteochondrózy lze krátkodobou léčbu provádět intramuskulárními „injekcemi“ NSAID a svalových relaxancií: denně. To pomůže zmírnit otoky nervové tkáně, odstranit zánět a normalizovat svalový tonus;
- v subakutním období, po překonání maximální bolesti, by se již neměly podávat „injekce“ a měla by se věnovat pozornost posilujícím prostředkům, například moderním lékům skupiny „B“. Účinně obnovují narušenou citlivost, snižují necitlivost a parestezie.
Fyzioterapeutická opatření pokračují, nastal čas pro cvičební terapii osteochondrózy. Jeho úkolem je normalizovat krevní oběh a svalový tonus, kdy otoky a záněty již odezněly, ale svalový spasmus ještě není zcela vyřešen.
Kinezioterapie (léčba pohybem) zahrnuje provádění léčebných cvičení a plavání. Gymnastika pro osteochondrózu krční páteře není zaměřena vůbec na disky, ale na okolní svaly. Jeho úkolem je zmírnit tonické křeče, zlepšit průtok krve a také normalizovat venózní odtok. To vede ke snížení svalového tonusu, snížení závažnosti bolesti a ztuhlosti zad.
Cvičení na osteochondrózu musí být prováděno po lehkém celkovém zahřátí na „zahřátých svalech“. Hlavním terapeutickým faktorem je pohyb, nikoli míra svalové kontrakce. Proto, aby se zabránilo relapsu, není použití závaží povoleno; používá se gymnastická podložka a gymnastická hůl. S jejich pomocí můžete efektivně obnovit rozsah pohybu.
Vtírání mastí a používání Kuzněcovova aplikátoru pokračuje. Jsou zobrazeny plavání, podvodní masáž, sprcha Charcot. Právě ve fázi doznívající exacerbace jsou indikovány léky pro domácí magnetoterapii a fyzioterapii.
Léčba obvykle netrvá déle než týden, ale v některých případech se může osteochondróza projevit tak nebezpečnými příznaky, že může být nutný chirurgický zákrok, a to naléhavě.
O Shantsově límci
V časných stádiích, během akutního stádia, je nutné chránit krk před zbytečnými pohyby. K tomu se skvěle hodí límec Shants. Mnoho lidí dělá dvě chyby při nákupu tohoto obojku. Nevybírají si ho podle velikosti, proto prostě neplní svou funkci a vyvolává pocit nepohodlí.
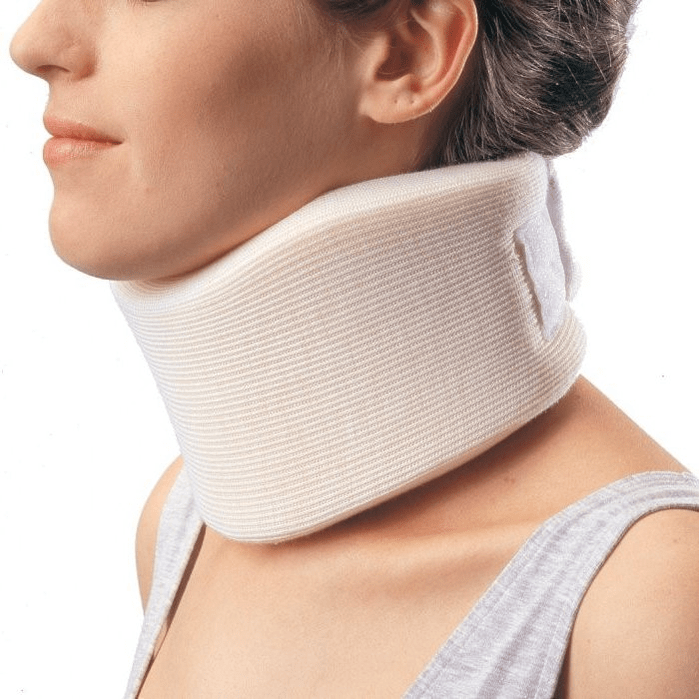
Druhou častou chybou je dlouhodobé nošení pro profylaktické účely. To vede ke slabým svalům krku a způsobuje jen další problémy. U obojku existují pouze dvě indikace, pod kterými jej lze nosit:
- výskyt akutní bolesti v krku, ztuhlost a bolest šířící se do hlavy;
- pokud se budete v plném zdraví věnovat fyzické práci, při které hrozí „natažení“ krku a zhoršení stavu. Jedná se například o opravu auta, kdy si pod něj lehnete, nebo mytí oken, kdy potřebujete natáhnout ruku a zaujmout nepříjemné pozice.
Obojek by se neměl nosit déle než 2–3 dny, protože delší nošení může způsobit žilní kongesci krčních svalů v době, kdy je čas pacienta aktivovat. Analogem límce Shants pro spodní část zad je polotuhý korzet zakoupený v ortopedickém salonu.
Chirurgická léčba nebo konzervativní opatření?
Je vhodné, aby každý pacient po progresi příznaků, za přítomnosti komplikací, podstoupil MRI a konzultoval neurochirurga. Moderní minimálně invazivní operace umožňují bezpečně odstranit poměrně velké kýly, bez dlouhodobé hospitalizace, bez nucení na několik dní ležet, aniž by byla ohrožena kvalita života, protože se provádějí pomocí moderní videoendoskopické, radiofrekvenční, laserové technologie nebo pomocí studené plazmy. Můžete odpařit část jádra a snížit tlak, čímž snížíte riziko vzniku kýly. A vadu můžete odstranit radikálně, tedy tím, že se jí úplně zbavíte.
Není třeba se bát operovat kýlu; již se nejedná o předchozí typy otevřených operací z 80. – 90. let minulého století s disekcí svalů, ztrátou krve a následnou dlouhou dobou rekonvalescence. Jsou spíše jako malý vpich pod rentgenovou kontrolou s následným využitím moderních technologií.
Prevence osteochondrózy a jejích komplikací
Osteochondróza, včetně komplikovaných, o jejíchž příznacích a léčbě jsme hovořili výše, není z větší části vůbec nemocí, ale pouze projevem nevyhnutelného stárnutí a předčasného „zmenšování“ meziobratlových plotének. Osteochondróza potřebuje málo, aby nás nikdy neobtěžovala:
- vyhnout se hypotermii, zejména na podzim a na jaře, a pádům v zimě;
- nezvedejte závaží a noste břemena pouze s rovnými zády v batohu;
- pít více čisté vody;
- netloustněte, vaše váha by měla odpovídat vaší výšce;
- léčit ploché nohy, pokud existují;
- pravidelně provádět fyzická cvičení;
- zapojit se do typů cvičení, které snižují zátěž na záda (plavání);
- vzdát se špatných návyků;
- střídání psychické zátěže s fyzickou aktivitou. Po každé hodině a půl duševní práce se doporučuje změnit druh činnosti na fyzickou;
- Pravidelně si můžete udělat alespoň rentgen bederní páteře ve dvou projekcích, případně magnetickou rezonanci, abyste věděli, zda kýla, pokud nějaká, progreduje;
Dodržováním těchto jednoduchých doporučení můžete udržet svá záda zdravá a mobilní po celý život.






















